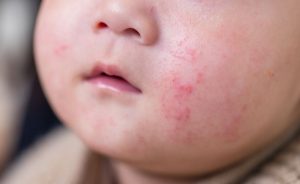
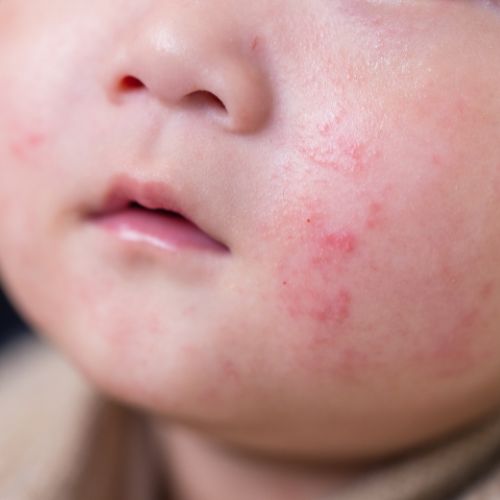
 L’eczéma chez l’enfant correspond le plus souvent à la dermatite atopique : une maladie inflammatoire chronique de la peau, évoluant par poussées. Elle n’est pas contagieuse. L’objectif n’est pas de “faire disparaître définitivement” l’eczéma, mais de réduire l’intensité des symptômes, espacer les poussées et améliorer le sommeil et la qualité de vie grâce à une routine régulière et des traitements adaptés quand c’est nécessaire.
L’eczéma chez l’enfant correspond le plus souvent à la dermatite atopique : une maladie inflammatoire chronique de la peau, évoluant par poussées. Elle n’est pas contagieuse. L’objectif n’est pas de “faire disparaître définitivement” l’eczéma, mais de réduire l’intensité des symptômes, espacer les poussées et améliorer le sommeil et la qualité de vie grâce à une routine régulière et des traitements adaptés quand c’est nécessaire.
Découvrez dans cet article quelques études récentes qui éclairent sur les causes de l’eczéma chez l’enfant et retrouvez nos 4 conseils essentiels pour limiter les poussées d’eczéma de votre enfant.
Comprendre l’eczéma de l’enfant (dermatite atopique)
Qu’est-ce que la dermatite atopique ?
La dermatite atopique est une affection fréquente chez l’enfant, caractérisée par une peau très sèche, irritée et prurigineuse (qui démange). Elle s’inscrit parfois dans un “terrain atopique” (asthme, rhinite allergique, allergies), sans que cela soit systématique.
Le mécanisme en simple : barrière cutanée + inflammation + cycle démangeaison-grattage
On peut résumer l’eczéma en trois “morceaux” qui se relancent entre eux :
- La barrière cutanée est fragilisée : la peau retient moins bien l’eau → elle devient sèche et réactive.
- L’inflammation s’installe : rougeurs, plaques, parfois suintements.
- Ça gratte, l’enfant se gratte : et le grattage entretient l’irritation, voire favorise une surinfection.
D’où la stratégie qui marche le mieux : réparer la barrière tous les jours (émollient) + calmer l’inflammation pendant les poussées (traitement prescrit)
À quels âges et zones du corps est-ce le plus fréquent d’avoir de l’eczéma ?
Les zones touchées changent avec l’âge :
- chez le nourrisson, on voit souvent des lésions au visage et sur le tronc ;
- chez l’enfant plus grand, les plaques s’installent fréquemment dans les plis (coudes, genoux) et parfois sur les mains.
Ces repères aident, mais un professionnel de santé reste la référence si on hésite.
Symptômes : comment reconnaître un eczéma chez un enfant ?
Les signes les plus fréquents
On peut penser à l’eczéma si on observe :
- des plaques rouges plus ou moins gonflées, pas toujours bien délimitées ;
- une peau sèche, rugueuse, qui pèle ;
- des démangeaisons, souvent plus fortes le soir ou la nuit ;
- parfois du suintement, des petites croûtes, des fissures.
Et oui, ça peut changer vite : un enfant peut aller “à peu près bien” pendant quelques jours, puis refaire une poussée après un déclencheur (froid, transpiration, irritation…).
Eczéma selon la localisation : visage, plis, mains
- Visage : rougeurs, sécheresse, zones irritées (attention aux produits parfumés/lingettes). Voir aussi l’eczéma des lèvres et l’eczéma aux oreilles
- Plis : plaques rouges et prurigineuses, peau qui s’irrite avec la transpiration.
- Mains : irritations dues aux lavages fréquents, gels hydroalcooliques, froid.
Eczéma ou autre chose ? (différencier sans se tromper)
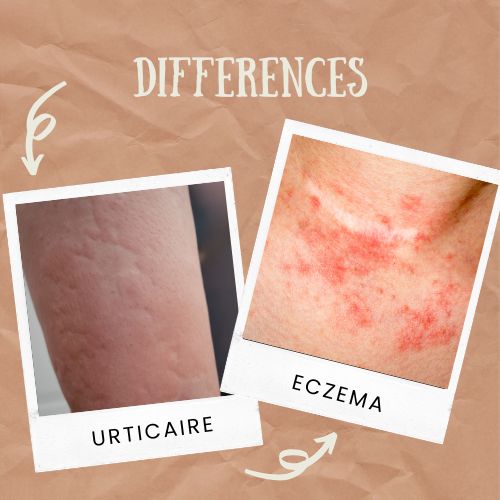 Eczéma vs allergie / urticaire
Eczéma vs allergie / urticaire
Urticaire : ce sont des plaques en relief qui apparaissent et disparaissent rapidement, “migrent”, souvent en quelques heures.
Eczéma : ce sont plutôt des plaques plus persistantes, avec une peau sèche, l’envie de grattage, et une évolution par poussées.
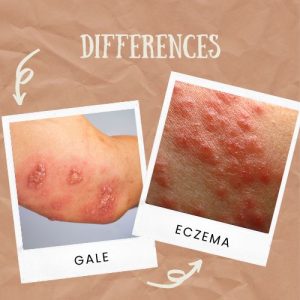 Eczéma vs gale (démangeaisons nocturnes, entourage)
Eczéma vs gale (démangeaisons nocturnes, entourage)
La gale est contagieuse et provoque souvent des démangeaisons importantes, surtout la nuit, parfois chez plusieurs personnes du foyer. En cas de doute (démangeaisons nocturnes intenses + entourage qui gratte), il faut consulter.
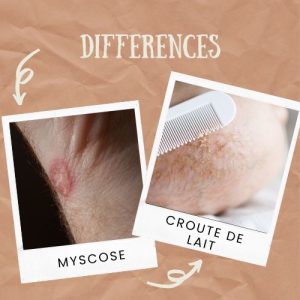 Eczéma vs mycose / psoriasis / croûtes de lait
Eczéma vs mycose / psoriasis / croûtes de lait
La mycose a parfois un bord plus net ; le psoriasis peut donner des plaques plus épaisses ; les croûtes de lait touchent surtout le cuir chevelu du nourrisson. Si les lésions persistent malgré une routine adaptée, un médecin pourra confirmer le diagnostic.
Causes et facteurs déclenchants : pourquoi les poussées reviennent ?
Terrain atopique / prédispositions (sans fatalisme)
La dermatite atopique est influencée par des facteurs génétiques, immunitaires . Selon l’Inserm, 50 à 70 % des personnes atteintes ont un parent du premier degré également concerné, et si les deux parents sont atteints, le risque pour l’enfant peut atteindre ~80 %.
Les études de jumeaux vont dans le même sens : la part “génétique” (héritabilité) de la dermatite atopique est souvent estimée autour de ~75 %, ce qui montre que le terrain compte… mais ne dit pas tout (l’environnement intervient aussi). Ainsi ce n’est pas “la faute” des parents, et on peut souvent reprendre le contrôle avec des mesures régulières.
Est-ce que l’eczéma de l’enfance persiste jusqu’à l’âge adulte ?
Selon certaines études réalisées ~80 % des dermatites atopiques débutant dans l’enfance ne persisteraient pas au-delà de 8 ans après le diagnostic, et moins de 5 % persistent 20 ans après le diagnostic.
L’Inserm indique que :
- 50 % des dermatites atopiques disparaissent avant 5 ans,
- mais 10 à 15 % des cas persistent jusqu’à l’âge adulte.
L’Assurance Maladie (Ameli) donne une estimation plus basse en mentionnant que l’eczéma atopique peut persister à l’âge adulte dans environ 5 % des cas.
Le risque de persistance augmente si l’eczéma est plus tardif ou plus durable
Une revue systématique (Kim et al., 2016) souligne que la persistance est plus probable chez les enfants qui ont :
- une maladie déjà persistante depuis plusieurs années,
- un début plus tardif,
- et/ou une forme plus sévère.
Environnement, microbes et “effet ferme” : quand la biodiversité influence le risque d’eczéma
On pense souvent d’abord à la génétique, mais l’environnement peut aussi peser dans la balance. Des études européennes ont observé que les enfants grandissant au contact réel d’un environnement agricole (animaux, étables, foin/paille…) présentent moins souvent des maladies allergiques, dont l’eczéma, que les enfants vivant en ville. Jusqu’à 80 % des enfants ayant grandi dans une ferme auraient moins de risques d’asthme et d’eczéma que les enfants ayant grandi en ville. Dans l’étude PARSIFAL, ce n’est pas le fait d’être “à la campagne” qui semble protecteur, mais bien certaines expositions spécifiques liées à la ferme.
Une explication souvent avancée repose sur l’“éducation” du système immunitaire par la diversité microbienne rencontrée tôt dans la vie (microbes de l’environnement, du foyer, des animaux), avec un rôle possible du microbiote. Une grande étude publiée dans Nature Communications (2023) suggère qu’un retard de maturation du microbiote intestinal au cours de la première année est associé à un risque plus élevé de maladies allergiques diagnostiquées à 5 ans.
À retenir : cela ne veut pas dire qu’il faut “chercher les microbes” ou relâcher l’hygiène. Mais ça aide à comprendre pourquoi, chez certains enfants, le mode de vie (temps dehors, diversité d’expositions, usage d’antibactériens au quotidien…) peut jouer un rôle, en plus des facteurs individuels.
Les déclencheurs fréquents à la maison : lessive, parfums, lingettes, tissus, chauffage
Quelques mesures souvent citées dans les recommandations pratiques :
- Produits parfumés (gel douche, shampoing, crème solaire, lessive, adoucissant)
- Lingettes et solutions nettoyantes irritantes
- Eau trop chaude et bains longs
- Laine / tissus irritants, vêtements trop chauds
- Air trop sec (chauffage), “nids à poussière” (tapis, peluches en excès)
L’hygiéniste Christophe Mercier-Thellier dans son ouvrage « L’hygiène c’est la santé » conseille de réduire l’exposition aux parfums (air intérieur + linge), qu’il considère comme un facteur d’irritation/allergies chez les enfants. Il cite notamment les assouplissants et les parfums d’intérieur, et affirme qu’un enfant peut être exposé à “plus de 70 molécules de parfum” sur un court laps de temps le matin.
Il défend aussi l’idée que les enfants ont besoin de contacts “naturels” (terre, extérieur), en rappelant une observation de type “effet campagne/animaux” (il évoque “40% de moins d’allergies” chez des enfants au contact de la terre et des animaux, vs enfants très “indoor”)
Des déclencheurs « du quotidien » : froid, sueur, sport, piscine, stress, infections
- Froid, vent, variations de température (voir aussi l’eczéma au passage du printemps et l’eczéma au passage de l’automne)
- Transpiration (sport, surchauffe)
- Piscine (chlore) : pas forcément interdite, mais nécessite une routine “avant/après”
- Infections (ORL, cutanées)
- Stress : peut majorer le grattage chez certains enfants
Et l’alimentation ? Quand y penser et quand éviter l’éviction “au hasard”
Les évictions “au hasard” (lait, œuf, gluten) sont rarement une bonne idée : elles peuvent déséquilibrer l’alimentation sans améliorer l’eczéma. S’il y a des signes compatibles avec une allergie (réaction rapide après ingestion, symptômes associés…), cela se discute avec un professionnel.
Nos 4 conseils pour une routine qui aide vraiment : soins quotidiens (hors poussée)
1) Pour la toilette : courte, tiède, douce
L’objectif, c’est de nettoyer sans “décaper” :
- douche/bain court, eau tiède
- nettoyant doux, sans parfum (type syndet)
- sécher en tamponnant, pas en frottant.
À noter : les recommandations NICE indiquent qu’il vaut mieux privilégier les émollients non parfumés au quotidien, et qu’il n’y a pas d’intérêt démontré à ajouter des additifs émollients dans l’eau du bain (les “huiles de bain” n’apportent pas forcément un plus).
 2) Le bon réflexe : émollient (quand, combien, comment l’appliquer)
2) Le bon réflexe : émollient (quand, combien, comment l’appliquer)
L’émollient, c’est le “fond de teint” de la dermatite atopique : c’est ce qui aide la peau à se réparer et à mieux se défendre.
Concrètement, il :
– assouplit la peau (il la rend moins rugueuse),
– limite la perte en eau en formant un léger film protecteur,
– aide à réduire la sécheresse et les sensations de tiraillement,
– il contribue à espacer les poussées quand il est appliqué régulièrement.
Comment l’utiliser ?
- application tous les jours, souvent 1 à 2 fois/jour ;
- idéalement juste après la toilette ;
- sur tout le corps, pas uniquement sur les plaques.
 3) Vêtements et textiles : coton, couches, étiquettes, laine
3) Vêtements et textiles : coton, couches, étiquettes, laine
Quand la peau gratte, tout ce qui frotte ou fait transpirer peut aggraver les plaques. L’idée n’est pas d’acheter une garde-robe “médicale”, mais de réduire les irritations au quotidien.
Les bons réflexes :
– Privilégier le coton doux (idéalement clair, non teint ou avec teintures douces) et des matières qui laissent respirer la peau.
– Éviter la laine (même “mérinos” chez certains enfants), et se méfier des synthétiques rugueux ou très occlusifs : ils favorisent la chaleur et la transpiration, souvent déclencheurs de démangeaisons.
– Choisir des vêtements amples, avec coutures plates si possible, et sans étiquettes qui grattent (ou à défaut, les retirer).
– Pour la nuit : pyjamas très doux, parfois avec astuces anti-grattage (moufles intégrées) si l’enfant se blesse en dormant.
Il existe quelques marques de vêtements comme Dooderm qui propose une gamme de vêtements/linge adaptée aux peaux atopiques (pyjamas, tops, leggings, etc.).
Lessive & entretien (très souvent sous-estimé) :
- Lessive simple, idéalement sans parfum ; éviter l’adoucissant parfumé (des résidus restent sur le textile).
- Rincer correctement (un cycle de rinçage en plus peut aider sur peaux très réactives).
 4) Chambre et environnement : humidité, chauffage, acariens (mesures simples)
4) Chambre et environnement : humidité, chauffage, acariens (mesures simples)
La chambre est un point clé, parce que l’enfant y passe beaucoup d’heures, souvent au moment où l’eczéma gratte le plus (soir/nuit). L’objectif : moins de chaleur, moins d’air sec/irritants, moins de “réservoirs” à poussière, sans tomber dans l’obsession.
Température & humidité : les repères utiles :
Les acariens aiment la chaleur et surtout une humidité élevée : leur prolifération est favorisée quand l’humidité monte (souvent citée autour de 60–80% comme zone favorable/optimale selon les sources).
À l’inverse, réduire l’humidité (aération, ventilation, éviter de faire sécher du linge dans la chambre) aide à rendre l’environnement moins favorable. Des conseils pratiques destinés au grand public recommandent aussi de réduire la température des pièces et d’aérer quotidiennement.
Literrie & textiles : là où ça compte le plus :
- Draps/pyjamas : lavages réguliers (et bien rincer les lessives).
- Limiter, si possible, les “nids à poussière” dans la chambre : moquette, gros tapis, rideaux épais, accumulation de peluches.
En période de poussée d’eczéma : que faire concrètement ?
Priorité : calmer l’inflammation + continuer l’émollient
Pendant une poussée, on vise à réduire l’inflammation, puis on revient à la routine de fond (sinon les récidives reviennent vite). Mais en fonction de l’âge de votre enfant il convient de respecter quelques précautions.
Quels traitements pour les nourrissons de 0 à 2 ans en cas de poussée d’eczéma ?
La règle d’or pour un bébé à cet âge : on fait simple, on protège la peau, et on traite les poussées en cas d’inflammation et quand un médecin l’a confirmé.
Dès 0–2 ans : les soins de base (indispensables)
- Émollient quotidien : c’est la base du traitement de fond, y compris chez les plus petits.
- Toilette douce : eau tiède, produits sans parfum, pas de bains trop longs.
Sur une peau très inflammatoire ou suintante, certains émollients peuvent piquer ou être mal tolérés ; on adapte la texture et on en reparle au médecin si ça semble aggraver le suintement.
En cas de forte poussée (plaques rouges qui grattent) : anti-inflammatoire local uniquement sur prescription
Certaines recommandations de prescription rappellent par exemple que les corticoïdes topiques puissants ne doivent pas être initiés chez un enfant de moins de 12 mois sans avis spécialisé. Quand l’eczéma s’aggrave et flambe, que l’émollient est insuffisant, le médecin peut alors prescrire un dermocorticoïde à appliquer sur les lésions, avec une forme adaptée (crème plutôt si suintement/plis, pommade plutôt si peau sèche/épaissie).
Quels traitements pour les enfants de plus de 2 ans en cas de poussée d’eczéma ?
À partir de 2 ans, la logique reste la même
1) Hors poussée : renforcer la barrière cutanée (le vrai traitement de fond)
- Émollient 1 à 2 fois par jour, sur tout le corps (même quand “ça va mieux”) : c’est ce qui aide à espacer les poussées.
- Toilette douce : eau tiède, nettoyant sans parfum, séchage en tamponnant (pas de frottement).
- Texiles : coton, éviter laine/synthétiques irritants et les vêtements trop chauds (la sueur est un déclencheur fréquent).
2) En cas de poussée persistante: traiter l’inflammation
Quand la peau redevient rouge, chaude, prurigineuse et que l’émollient seul ne suffit plus : le médecin peut prescrire également un dermocorticoïde à appliquer sur les plaques, selon une puissance et une durée adaptées. L’application se fait en quantité prescrite (souvent 1 fois/jour) et le traitement est poursuivi jusqu’à disparition des lésions (souvent 1 à 3 semaines), selon avis médical.
3) Alternatives à la cortisone
 Crème Riche restructurante Pso Natura : en cas d’intolérance à la cortisone ou lorsque la poussée inflammatoire est passée mais que les plaques sont persitentes et grattent, vous pouvez utiliser la Crème riche Restructurante. Très hydratante et nourissante elle va aider à apaiser le feu de la peau, réparer et cicatriser les irritations.
Crème Riche restructurante Pso Natura : en cas d’intolérance à la cortisone ou lorsque la poussée inflammatoire est passée mais que les plaques sont persitentes et grattent, vous pouvez utiliser la Crème riche Restructurante. Très hydratante et nourissante elle va aider à apaiser le feu de la peau, réparer et cicatriser les irritations.
=> Nous vous conseillons toujours par principe de précaution de faire un test sur la partie interne du coude afin de voir si votre enfant ne développe aucune réaction allergique.
Chez l’enfant à partir de 2 ans, certains traitements non cortisonés peuvent être aussi proposés par le médecin dans des situations précises (notamment zones sensibles ou formes récidivantes). Par exemple, le tacrolimus 0,03% est indiqué chez l’enfant dès 2 ans dans la dermatite atopique
Quand consulter (et quand c’est urgent) ?
Signes qui justifient une consultation rapide (suintement, douleur, fièvre, extension)
Consulter rapidement si…
Lésions qui changent : pustules, croûtes inhabituelles, extension rapide
Fièvre, altération de l’état général (risque infectieux)
Troubles du sommeil importants
Suspicion de surinfection (impétigo…) ou douleur inhabituelle
Chez le nourrisson : inquiétude sur la courbe de poids ou symptômes associés
Suivi : pédiatre vs dermatologue/allergologue (selon sévérité)
Le pédiatre/médecin traitant gère souvent les formes légères à modérées. Un avis dermatologique est utile si l’eczéma est sévère, atypique, mal contrôlé, ou s’il retentit fortement sur la vie quotidienne. Les recommandations (France/Europe) insistent aussi sur l’évaluation du retentissement et sur l’éducation thérapeutique.
FAQ
L’eczéma chez l’enfant est-il contagieux ?
Non, la dermatite atopique n’est pas contagieuse.
Peut-on utiliser un dermocorticoïde chez un enfant ?
Oui, mais uniquement sur prescription, adapté à l’âge/la zone, en respectant la durée. C’est un traitement de référence des poussées.
Pourquoi l’eczéma gratte surtout la nuit ?*
Le grattage est favorisé par la chaleur, la fatigue, moins de distractions, et la sécheresse cutanée.
Bain tous les jours : bonne ou mauvaise idée ?
Possible si c’est court, tiède, avec un nettoyant doux, puis émollient juste après.
Eczéma et alimentation : faut-il supprimer des aliments ?
Éviter les évictions sans avis. Si suspicion d’allergie, en parler au médecin.
Quels signes d’eczéma surinfecté ?
Suintement, croûtes jaunâtres, pustules, douleur, parfois fièvre → consulter.
Lire aussi :
Vos questions générales sur l’eczéma
Les stars qui souffrent d’eczéma
La poésie pour soulager l’eczéma