 Quand on tape “psoriasis articulaire”, on cherche souvent à mettre un mot sur une réalité très concrète : des douleurs, des raideurs, parfois un gonflement des articulations, chez une personne qui a (ou a eu) du psoriasis… ou qui s’interroge. Dans la majorité des cas, ce terme renvoie à ce que les médecins appellent le rhumatisme psoriasique (ou arthrite psoriasique).
Quand on tape “psoriasis articulaire”, on cherche souvent à mettre un mot sur une réalité très concrète : des douleurs, des raideurs, parfois un gonflement des articulations, chez une personne qui a (ou a eu) du psoriasis… ou qui s’interroge. Dans la majorité des cas, ce terme renvoie à ce que les médecins appellent le rhumatisme psoriasique (ou arthrite psoriasique).
Dans cet article, nous allons clarifier les mots, expliquer comment le psoriasis peut aussi toucher les articulations, et surtout vous aider à repérer les signes qui méritent un avis médical. (Cet article est informatif et ne remplace pas une consultation.)
Psoriasis articulaire : de quoi parle-t-on exactement ?
Psoriasis cutané vs atteinte articulaire
Le psoriasis est surtout connu comme une maladie de la peau : plaques rouges, squames, poussées puis périodes d’accalmie. Mais ce n’est pas “juste” un problème de surface : c’est une maladie inflammatoire qui peut s’exprimer à plusieurs endroits (peau, ongles… et parfois articulations).
Quand l’inflammation touche les articulations, on parle d’atteinte articulaire : cela peut se traduire par douleur, raideur, gonflement, et parfois une gêne dans les gestes du quotidien (marcher, saisir, monter les escaliers, ouvrir un bocal…). Lire aussi : l’abécédaire du psoriasis pour en savoir plsu sur ses différentes manifestations
Psoriasis articulaire” = souvent “rhumatisme psoriasique » = « arthrite psoriasique »
Dans le langage courant, on parle souvent de psoriasis articulaire quand le psoriasis s’accompagne de douleurs et de raideurs des articulations. En médecine, on utilise surtout deux termes : rhumatisme psoriasique et arthrite psoriasique. Ils désignent la même maladie. “Arthrite” insiste sur l’inflammation des articulations, tandis que “rhumatisme” est un terme plus large, qui inclut aussi des douleurs au niveau des tendons et de leurs attaches (par exemple au talon).
Dans tous les cas, l’idée est la même : chez certaines personnes, l’inflammation liée au psoriasis ne touche pas uniquement la peau, mais peut aussi atteindre les articulations, les doigts/orteils, le dos ou certaines zones d’insertion des tendons.
Peut-on avoir l’atteinte articulaire avant les plaques ?
Oui, c’est possible. Certaines personnes développent d’abord des symptômes articulaires, alors que les plaques cutanées sont discrètes, anciennes, ou pas encore visibles. C’est l’une des raisons pour lesquelles le diagnostic peut être retardé.
Un indice utile : les ongles. Un psoriasis ongueal avec des ongles épaissis, qui se décollent, petites “dépressions” comme des dés à coudre) peut orienter vers une maladie psoriasique plus large.
Mini-check (à garder en tête)
Si vous avez des douleurs articulaires + (psoriasis connu ou atteinte des ongles ou antécédents familiaux), cela vaut la peine d’en parler au médecin.
Est-ce que le psoriasis peut devenir une maladie articulaire ?
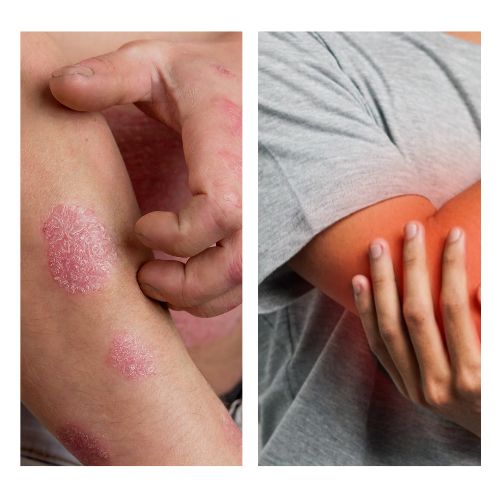 Une maladie inflammatoire systémique (pas seulement “de la peau”)
Une maladie inflammatoire systémique (pas seulement “de la peau”)
Le point clé, c’est que le psoriasis est une maladie inflammatoire chronique : l’inflammation ne se limite pas forcément à la peau.
Chez certaines personnes, cette inflammation peut aussi concerner les articulations, les zones d’attache des tendons, ou parfois la colonne (dos/bassin).
Pourquoi certains développeront une atteinte articulaire et d’autres non ? On parle souvent d’un terrain (génétique, immunitaire), auquel s’ajoutent des facteurs de risque et des déclencheurs.
Le rôle du système immunitaire et des messagers de l’inflammation (TNF, IL-17, IL-23)
Sans rentrer dans un cours de biologie : dans le psoriasis (cutané comme articulaire), certaines voies de l’inflammation sont trop actives. Des “messagers” (comme TNF, IL-17, IL-23) entretiennent cette inflammation.
Pourquoi en parler ? Parce que cela explique l’existence de traitements modernes “ciblés” (biothérapies) utilisés dans certains cas, sous suivi médical spécialisé.
Pourquoi les enthèses et la synoviale peuvent s’enflammer ?
Deux mots qu’on peut simplifier :
- Synoviale : fine membrane à l’intérieur de l’articulation.
- Enthèse : zone où un tendon/ligament s’attache à l’os (talon d’Achille, plante du pied, coude…).
Dans le rhumatisme psoriasique, l’inflammation peut toucher l’articulation elle-même (synovite) et/ou ces zones d’attache (enthésite). Cela peut donner des douleurs qui ressemblent à une tendinite… mais qui reviennent, persistent, ou s’accompagnent d’autres signes.
Le “parcours” le plus fréquent : peau → ongles → douleurs → inflammation
Il n’y a pas un seul scénario, mais on observe souvent un parcours “classique” :
- Psoriasis cutané (parfois discret)
- Parfois psoriasis des ongles
- Apparition de douleurs/raideurs (mains, pieds, talons, dos…)
- L’inflammation s’installe si rien n’est fait
Important : certaines personnes ont d’abord les douleurs articulaires, puis les plaques plus tard. Donc l’absence de plaques visibles n’élimine pas la possibilité.
Facteurs qui augmentent le risque de bascule articulaire
On ne peut pas tout contrôler, mais certains facteurs sont connus pour être associés à un risque plus élevé ou à une maladie plus difficile :
- Hérédité : un terrain familial peut exister, sans que ce soit une fatalité.
- Atteinte des ongles : souvent associée à l’atteinte des doigts.
- Surpoids : double effet possible (contrainte mécanique + inflammation de fond).
- Tabac : facteur défavorable pour plusieurs maladies inflammatoires. (voir aussi Canabis et psoriasis quel effet ?)
- Stress : peut amplifier les poussées chez certaines personnes.
- Infections : parfois déclencheurs de poussées.
- Syndrome métabolique : lien fréquent avec l’inflammation chronique.
Ce que vous pouvez influencer (sans promesse) : arrêter le tabac, viser un poids plus confortable, bouger régulièrement, soigner le sommeil et la gestion du stress peut aider l’organisme à mieux “encaisser” l’inflammation — en complément du suivi médical.
En savoir plus : comment le psoriasis peut devenir une maladie articulaire
Quels sont les symptômes typiques du psoriasis articulaire ?
Douleur inflammatoire : comment la reconnaître (raideur matinale, douleurs nocturnes, amélioration au mouvement)
La douleur “inflammatoire” a souvent des caractéristiques assez différentes d’une douleur mécanique (type arthrose) :
- Raideur le matin (parfois longue)
- Douleurs en fin de nuit / réveils nocturnes
- Amélioration en “se dérouillant”, parfois au mouvement
- Sensation d’articulation “gonflée”, “rouillée”
Le rhumatisme psoriasique est décrit comme évoluant par poussées, avec des douleurs pouvant commencer en fin de nuit.
Petit repère pratique : si la douleur et la raideur durent plusieurs semaines, reviennent par poussées, ou gênent franchement la vie quotidienne, il est temps de consulter.
Voir aussi le psoriasis en photos ou comment le reconnaître
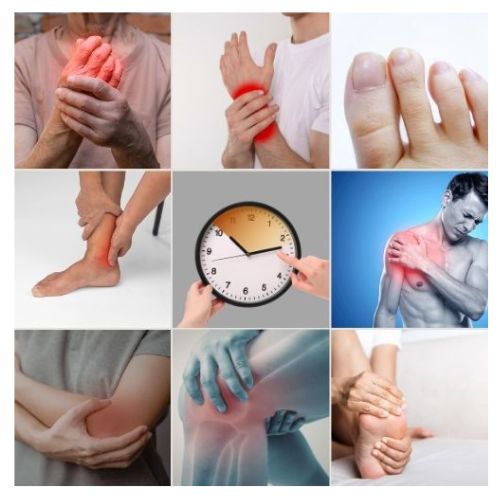 Articulations touchées : mains, pieds, genoux…
Articulations touchées : mains, pieds, genoux…
Les zones fréquentes :
- doigts, poignets
- orteils, chevilles
- genoux
- parfois épaules, coudes
Ce qui doit attirer l’attention, ce n’est pas seulement “où ça fait mal”, mais comment : raideur, gonflement, douleur qui revient, baisse de force ou de mobilité.
Dactylite (“doigt/orteil en saucisse”)
C’est un signe assez évocateur : un doigt ou un orteil entier gonfle, devient douloureux, parfois difficile à plier. Ce type de déformation (“doigt en saucisse”) est formulée comme une évolution possible du rhumatisme psoriasique. Si cela apparaît, mieux vaut demander un avis médical rapidement.
Enthésite (talon d’Achille, plante du pied, coude…)
L’enthésite correspond à une douleur sur une zone d’attache tendon/ligament-os, typiquement :
- talon d’Achille
- plante du pied (douleur au premier pas)
- coude, rotule…
Ce type de douleur peut être pris pour une “tendinite”, surtout si on est sportif ou debout longtemps. Le contexte (psoriasis, ongles, autres douleurs inflammatoires) aide à orienter.
Dos et bassin (sacro-iliite, lombalgie inflammatoire)
Certaines personnes présentent une atteinte du dos et du bassin, avec :
- douleur du bas du dos
- raideur au réveil
- amélioration au mouvement
- gêne la nuit ou au repos prolongé
Signes associés : fatigue + atteinte des ongles + signes oculaires à surveiller
- Fatigue persistante : fréquente dans les maladies inflammatoires.
- Ongles : épaississement, décollement, petits “trous”.
- Yeux : rougeur douloureuse, sensibilité à la lumière, vision trouble → avis rapide (médecin / urgences ophtalmo selon intensité).
En résumé : les signes qui doivent faire penser au rhumatisme psoriasique
- raideur matinale importante
- douleurs en fin de nuit / réveils nocturnes
- doigt/orteil “en saucisse”
- douleur du talon/plante du pied qui persiste
- douleurs du bas du dos à horaire inflammatoire
- psoriasis des ongles
- un psoriasis connu (même léger) ou antécédents familiaux
Psoriasis articulaire ou autre cause ? Les différences qui comptent
Arthrose vs douleur inflammatoire (mécanique vs inflammatoire)
- Arthrose (mécanique) : douleur plutôt à l’effort, améliorée par le repos, raideur souvent brève au réveil.
- Inflammatoire : raideur plus marquée le matin, douleurs nocturnes, amélioration en bougeant.
Nuance importante : on peut cumuler arthrose et inflammation, surtout avec l’âge — d’où l’intérêt d’un avis médical si le tableau ne colle pas à une “simple” douleur mécanique.
Différence avec la polyarthrite rhumatoïde
La polyarthrite rhumatoïde et le rhumatisme psoriasique peuvent se ressembler (douleurs, gonflements). Le contexte (psoriasis, ongles, dactylite, enthésite, atteinte du dos) peut orienter, mais seul un professionnel peut trancher avec l’examen et, si besoin, des examens complémentaires.
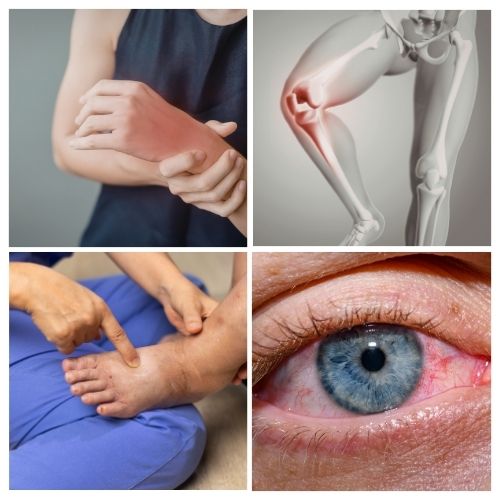 Signaux d’alerte : quand consulter rapidement
Signaux d’alerte : quand consulter rapidement
Consultez rapidement (ou en urgence selon le contexte) si vous avez :
- articulation très rouge, chaude, très douloureuse avec fièvre
- douleur brutale intense avec incapacité d’appui
- gonflement important qui augmente vite
- œil rouge douloureux, photophobie, baisse de vision
Comment se fait le diagnostic ?
Qui consulter : médecin traitant, dermatologue, rhumatologue
- Médecin traitant : première étape, évalue la douleur, oriente.
- Dermatologue : fait le lien peau/ongles, dépiste l’atteinte articulaire.
- Rhumatologue : confirme, évalue le type d’atteinte (périphérique, enthèses, dos) et propose une stratégie.
L’objectif est souvent une prise en charge coordonnée (peau + articulations), ce que soutiennent aussi les recommandations de pratique (dermatologie/rhumatologie).
Examen clinique : peau, ongles, articulations, enthèses
Le médecin va regarder :
- plaques (même discrètes), cuir chevelu, plis
- ongles
- articulations : douleur, gonflement, mobilité
- points d’enthésite (talon, coude…)
- dos/bassin si douleur évocatrice
Astuce utile avant la consultation : notez depuis quand ça a commencé, ce qui améliore/aggrave, durée de la raideur matinale, et prenez des photos si gonflement/plaques varient.
Examens possibles : biologie (inflammation), échographie, IRM, radiographie
Selon le 1er bilan réalisé par votre médecin :
- Bilan sanguin : marqueurs d’inflammation (parfois normaux malgré la maladie).
- Échographie : très utile pour voir une inflammation des tendons/enthèses ou de l’articulation.
- IRM : utile pour détecter tôt certaines atteintes (dos/bassin notamment).
- Radiographie : plutôt pour évaluer des changements installés.
Pourquoi le diagnostic précoce protège les articulations
Plus on identifie tôt une inflammation articulaire persistante, plus on a de chances de :
- soulager efficacement
- préserver la mobilité
- limiter les dégâts articulaires à long terme
Sur le plan thérapeutique, les recommandations européennes (EULAR) insistent sur une stratégie adaptée à la sévérité et au profil, avec par exemple des anti-inflammatoires utilisés seulement à court terme dans les formes légères, et une prise en charge de fond rapide quand l’atteinte est plus marquée.
FAQ
Le psoriasis articulaire est-il toujours lié à des plaques ?
Pas forcément. Le plus souvent, le rhumatisme psoriasique apparaît après un psoriasis cutané, mais il peut aussi survenir en même temps que les plaques, ou, plus rarement, précéder les lésions cutanées. Dans certains cas, les douleurs articulaires peuvent précéder l’apparition des lésions cutanées. L’absence de plaques visibles n’élimine pas le diagnostic, surtout s’il existe d’autres indices (ongles, antécédents familiaux, douleurs typiquement inflammatoires, dactylite…).
Peut-on avoir une atteinte articulaire avec un psoriasis léger ?
Oui. La sévérité du psoriasis sur la peau ne prédit pas toujours l’atteinte articulaire. Certaines personnes ont peu de plaques, mais des douleurs articulaires nettes, et inversement. Ce qui doit surtout alerter, même avec un psoriasis “léger” : raideur matinale et douleurs en fin de nuit, gonflement d’une articulation, dactylite (doigt/orteil “en saucisse”), douleurs de talon / plante du pied (enthésite), psoriasis des ongles (décollement, épaississement, petits “trous”).
Quels sports sont adaptés en cas de psoriasis articulaire ?
En règle générale, l’objectif est de bouger régulièrement sans surcharger les articulations, avec une approche progressive (surtout en période de poussée). Les recommandations sur l’activité physique chez les rhumatismes inflammatoires soutiennent l’intérêt d’une activité adaptée et encadrée si besoin.
 Souvent bien tolérés (faible impact) :
Souvent bien tolérés (faible impact) :
- marche (terrain souple si possible),
- vélo / vélo d’appartement,
- natation / aquagym,
- yoga / pilates / mobilité douce,
- renforcement musculaire léger à modéré (élastiques, charges adaptées) : utile pour stabiliser les articulations.
À adapter ou éviter en poussée (selon douleurs) :
- sports à impacts répétés (course sur dur, sauts),
- sports avec changements d’appuis brusques (certains sports collectifs),
- charges lourdes mal contrôlées.
Bon réflexe “pratique” :
- viser la régularité plutôt que l’intensité,
- échauffement + récupération,
- si une articulation gonfle ou si la douleur augmente franchement sur 24–48 h, on réduit et on en parle au médecin/kiné.
Le rhumatisme psoriasique se guérit-il ?
On parle plutôt de maladie chronique : il n’existe pas, à ce jour, de “guérison” au sens d’un traitement court qui ferait disparaître définitivement la maladie. En revanche, avec une prise en charge adaptée, beaucoup de personnes peuvent atteindre une faible activité de la maladie ou une rémission (périodes où les symptômes sont très contrôlés). Les recommandations mettent l’accent sur une stratégie de traitement visant à contrôler l’inflammation et à prévenir les dommages articulaires, notamment en évitant de laisser une atteinte active s’installer. Voir aussi les cures à la Mer morte pour soulager le psoriasis .
Arthrite psoriasique et rhumatisme psoriasique : quelle différence ?
Sources : Comprendre le rhumatisme psoriasique (France Psoriasis)
A lire aussi au sujet du psoriasis :
– Les effets du Calendula en cas de psoriasis
– Utilisation des huiles essentielles recommandations pour le psoriasis
– Psoriasis et alimentation Bio
– la journée mondiale du psoriasis
– Qu’est-ce que le psoriasis erythrodermique ?
– psoriasis et sexualité

















